Bonjour,
Les salaires des médecins sous la loupe
Les revenus des médecins en Suisse interpellent par leurs disparités et les montants qu’ils peuvent atteindre en fonction des spécialisations. Un projet pilote lancé dans la région lémanique veut établir des rémunérations au forfait afin de diminuer les coûts.

Publicité
«Je connais des exemples de médecins spécialistes qui gagnent plus de 2 millions de francs par an. Cela peut se comprendre dans une certaine mesure en raison de la haute technicité de leur pratique. En revanche, je suis choqué qu’un chirurgien orthopédiste actif à temps partiel puisse gagner plus de 1 million par an, sachant qu’il s’agit dans ce cas de chirurgie non urgente.» Si Julien*, médecin cadre dans un hôpital périphérique romand, parle ainsi de ses confrères, c’est que son salaire est proche du «revenu de référence» de 230 000 francs, établi par l’association des caisses maladie Curafutura et de l’association professionnelle des médecins FMH. Un traitement certes confortable, mais loin d’atteindre les sommets dont il parle.
La polémique n’est pas nouvelle mais elle a été ravivée courant janvier par de récentes données issues de la faîtière des assureurs maladie Santésuisse, portant sur 6700 cabinets. Sur l’échantillon analysé, le chiffre d’affaires de 50 spécialistes (gastroentérologues et radiologues notamment) dépasse le million de francs. Le tout facturé à l’assurance de base.
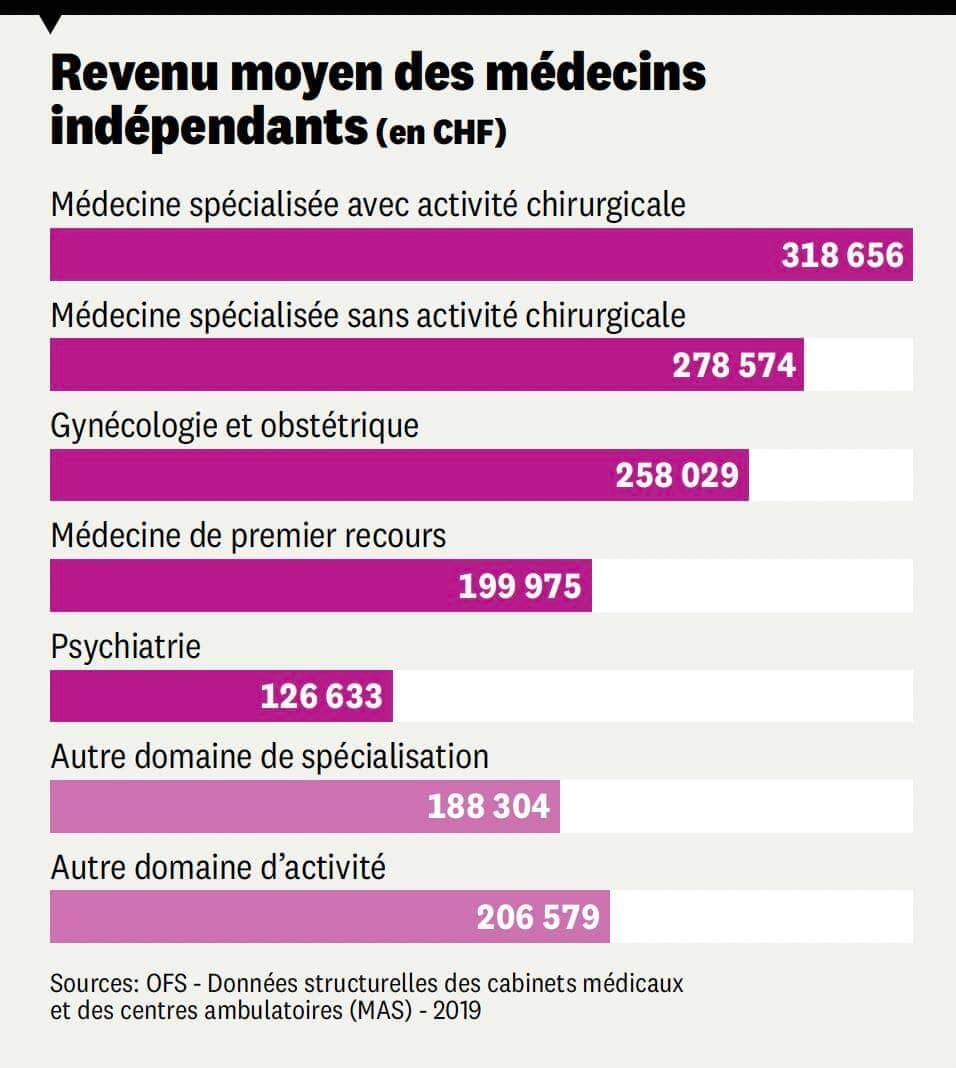
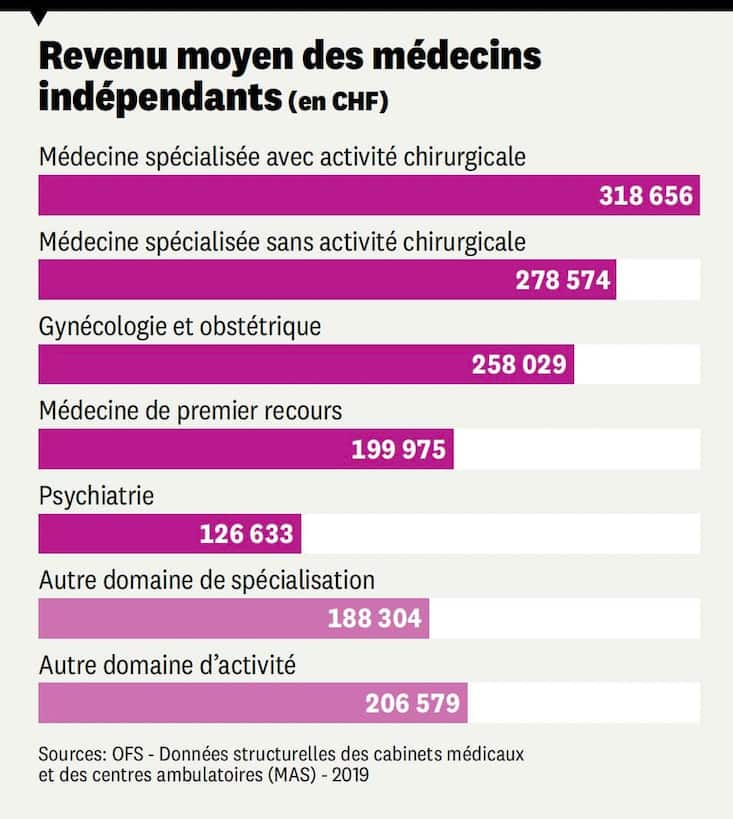
De fait, il existe des différences marquées selon les spécialisations. Les cabinets exerçant une activité principale de médecine de premier recours présentent un chiffre d’affaires annuel de 595 000 francs en moyenne, selon les dernières données publiées par l’Office fédéral de la statistique (contre des charges de 415 000 francs). La marge bénéficiaire des médecins indépendants de premier recours est significativement inférieure à celle des spécialistes: en 2021, elle s’élevait à 32,9% pour les premiers et à 44,0% pour les seconds.
«Ces différences montrent que le système de rémunération actuel ne fonctionne pas, souligne Léonore Porchet, conseillère nationale Les Verts et spécialiste des questions de santé publique. On rembourse aujourd’hui les prestations consommées plutôt que les soins prodigués, par exemple pour garder un patient en bonne santé.» Une manière de faire qui encourage la surmédicalisation et pousse certains médecins à agir comme des vendeurs plutôt que des soignants, relève la parlementaire vaudoise. «A ce titre, les essais de financement forfaitaire (par capitation) plutôt que par acte sont des pistes intéressantes qui méritent d’être étudiées.»
Mécanisme de plafonnement
Au Centre hospitalier universitaire vaudois (CHUV), à Lausanne, la moyenne des rémunérations des médecins cadres se situe à 322 115 francs (montant annuel brut), indique Antonio Racciatti, directeur des ressources humaines. Le revenu brut total tout compris des médecins de l’institution lausannoise et de ses établissements partenaires est pour sa part plafonné selon les dispositions d’un règlement public (lire ci-contre).Ce mécanisme de plafonnement impacte-t-il l’acquisition de talents pour le CHUV? «Cette discussion est abordée lors des entretiens avec les candidats qui postulent pour nos postes de cadres, mais l’intérêt pour le CHUV ne réside pas prioritairement dans le salaire, et concerne plutôt la recherche et l’activité académique», souligne le DRH. Et d’ajouter que les aspects salariaux ne sont plus les seuls dans la balance pour le choix d’une carrière. «La flexibilisation du temps de travail, la qualité de la formation tout comme la possibilité d’allier carrière et famille prennent tout autant d’importance que la rémunération auprès des nouvelles générations de médecins, dont la population se féminise de plus en plus.»
Publicité
Transparence et lisibilité
«C’est la raison pour laquelle nos règles sont publiées et accessibles, mais la transparence ne fait pas tout, il faut aussi que le système de rémunération soit compris et lisible. Toute disposition inéquitable, ou règle mal définie ou mal appliquée, constituerait non seulement un risque de remise en cause d’un système qui se fonde sur le principe d’équité, mais également un risque de mettre à mal la bonne entente entre les médecins, entre les spécialités et envers la direction, avec les conséquences que l’on peut deviner sur la bonne marche de l’institution.»La médecine privée aurait-elle intérêt à pratiquer davantage de transparence en matière de salaires, à l’instar du secteur public? «Les politiques salariales dépendent beaucoup de l’activité, remarque Antonio Racciatti. Comparer le public et le privé, c’est ne pas tenir compte des missions qui les différencient et notamment celle de santé publique, où la transparence sur les coûts est une donnée qui ne se discute pas. Par ailleurs, plus les institutions sont grandes et complexes, plus des leviers de cohérence sont nécessaires pour leur fonctionnement. Plus vous avez de professionnels qui interagissent entre eux, plus les règles qui cadrent la collaboration doivent être connues, comprises et appliquées.»
Publicité
Depuis une vingtaine d’années, le docteur Philippe Schaller s’engage pour répondre aux défis du système de santé suisse. Il est notamment à l’origine de la première «maison de santé» de Suisse, dédiée aux soins aux patients souffrant de maladies chroniques et inaugurée dans le canton de Genève en 2012.
Son dernier projet en date est lié à l’article 59b de la LAMal, qui permet de déposer auprès de l’Office fédéral de la santé publique «des projets pilotes dans le but d’expérimenter de nouveaux modèles visant à la maîtrise des coûts». «En collaboration avec l’Etablissement hospitalier de La Côte (EHC), notre réseau de soins Arsanté – qui regroupe 26 centres médicaux, cliniques et pharmacies dans la région lémanique – a soumis un dossier pour développer un nouveau modèle organisationnel de gestion et de coordination des soins de santé», explique le directeur.
Financements mixtes
Un des aspects novateurs du projet concerne la rémunération des médecins. «Ce qui est prévu consiste à libérer les médecins de premier recours (généralistes) de l’unique financement à l’acte pour leur proposer de financer le temps pour la prévention, l’éducation thérapeutique et la collaboration avec les autres professionnels.» En cas de recours à un tarif forfaitaire par patient, celui-ci serait calculé en fonction du profil de chacun (âge, sexe, prise de médicaments, etc.).Publicité
Le spécialiste remarque que dans les pays de l’OCDE, la plupart des systèmes de santé présentent aujourd’hui des financements différenciés et mixtes. «Il s’agit de choisir le meilleur mode de rémunération pour améliorer l’efficience économique mais surtout pour répondre aux besoins des patients multimorbides.» En raison du vieillissement de la population, les personnes atteintes de plusieurs maladies chroniques sont de plus en plus nombreuses. «Aussi, et c’est le plus important, l’objectif consiste à donner du sens au travail des professionnels et à mieux financer leur intelligence organisationnelle, stratégique et collaborative.» Une manière par ailleurs de laisser de l’initiative aux professionnels et de les libérer de contrôles financiers et administratifs vides d’utilité. Le projet d’Arsanté et de l’EHC est en cours d’examen par l’OFSP et attend son retour pour obtenir l’autorisation nécessaire de se lancer.
* Nom connu de la rédaction
A propos des auteurs
A propos des auteurs
Publicité